基于VSM价值流图提前出院时间 点击:97 | 回复:0
高峰期患者排队出院“不满意”,入院患者“一床难求”进不来,医护已经忙翻了天。将出院时间提前,能不能实现?
本文以一家小型医院的患者流图为例,来具体讲解:
绘制患者流图
搞懂医院患者流是有效管理的关键所在,要做到这一点,最常见的精益方法就是通过价值流图(VSM)勾画出一名普通患者在每个科室或诊疗区域停留的时间,但这种方法也有局限性,因为患者有很多不同的类型,会流经不同的部门。因此,想要用一张价值流图涵盖各种情况是很困难的。
患者流图可以清晰地展示不同部门间患者流动的情况,住院天数以及等待床位的时间。在这张简易患者流图上,只能看到等待时间和住院天数;其余诸如患者数量、每日出院人数以及关键的出院指标等也可根据需求添加上去。
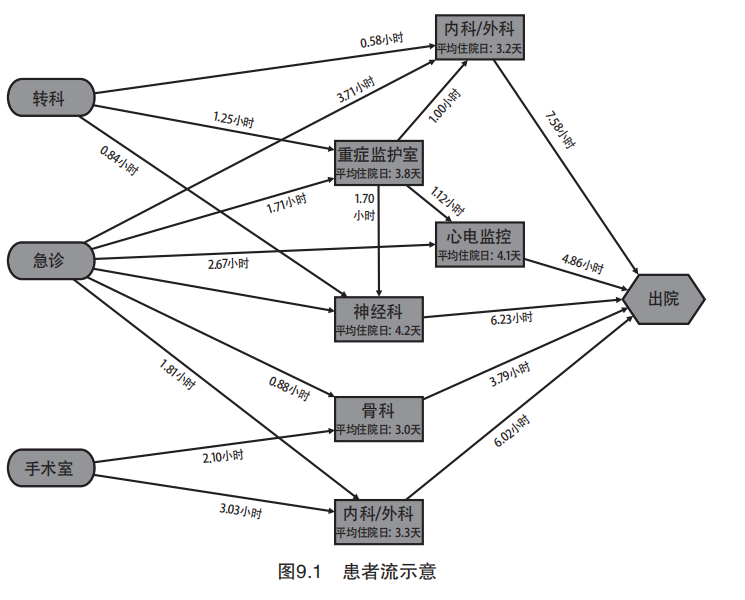
和大多数医院一样,这家医院在患者出院环节也有诸多约束,要想在短时间内提升各科室的出院效率并非易事,最关键的是要找到系统的瓶颈。从上图中可见,第二大瓶颈是内科 / 外科的床位,因为这两个科室的床位需求相对患者的移动时间是最大的。因此改善这两个科室的出院率,该院手术室和急诊接收患者的能力才能加强。
理解问题
这个案例中的核心在于出院流程管理不力。要证实这一点并不难,只需询问病区的工作人员预期第二天会有多少人出院。如果他们无法给出肯定的答案,就意味着并没有人在专门管理出院流程。既然核心问题在于缺乏管理,那么解决方式就是创建能够轻松管理出院流程的机制。这套机制应包含以下要素:
(1)实时;
(2)可视化;
(3)责任落实到位;
(4)标准化。
这四大要素缺一不可。如果管理不是实时进行的,那么导致成本上升的拖延情况就会悄然而生。整个流程必须可视化,让任何人在任何时间都能看到自己是否落后。相关人员必须明确自己在整个流程管理系统中的职责,否则就会出现因数据不透明导致的问题。最后,必须实施标准化,这样一来,任何人都可以随时加入并开始管理出院流程。
制定解决方案
许多医院将以上原则纳入出院管理制度,并取得了显著成效。通过创建包含每位患者现状的看板,实现了实时管理。数据实现了可视化,将影响及时出院的阻碍因素凸显出来,整个出院流程非常明了。流程中的相关人员职责明确,每天早晨巡访时,高层领导会对看板进行检查。另外,整个流程是标准化的,因为所有科室都以相同的方式对相同的数据进行测量,并且每天将这些数据导入汇总至管理看板。
第一步是组织出院部用相同的方式评估其部门缺陷。这里最常见的指标是12点后的出院人数,任何中午12点以后发生的出院都被视为缺陷。关键点在于:所有部门均采用相同的时间作为目标,对于缺陷的定义也完全相同。
这一步完成后,下一步便是形成帕累托类别。此处,帕累托类别指的是与出院流程相关的诊疗区域,通常包括:护理部、医生、病案管理部、放射科、检验科、药房、患者。当类别确定后,出院看板即可成型,帮助不同的团队围绕患者流解决问题和协调工作。
看板管理遵循以下原则:
(1)病区内的每位患者都有预期出院时间,由病案管理部跟进。
(2)每位患者被标示为两种可能情况之一:中午之前出院,或下午出院。
(3)将阻碍出院的问题进行书面记录,解决之后擦除相应记录。
(4)每一位被识别成可能下午出院的患者,必须进一步识别导致其出院延迟的潜在原因。针对被识别为可能午前出院的患者,也可进行潜在延迟原因识别。
(5)患者出院后,其信息也相应从看板上移除。
(6)到中午尚未出院的患者需要列入解决问题看板中的运行图,相应原因需列入帕累托图。
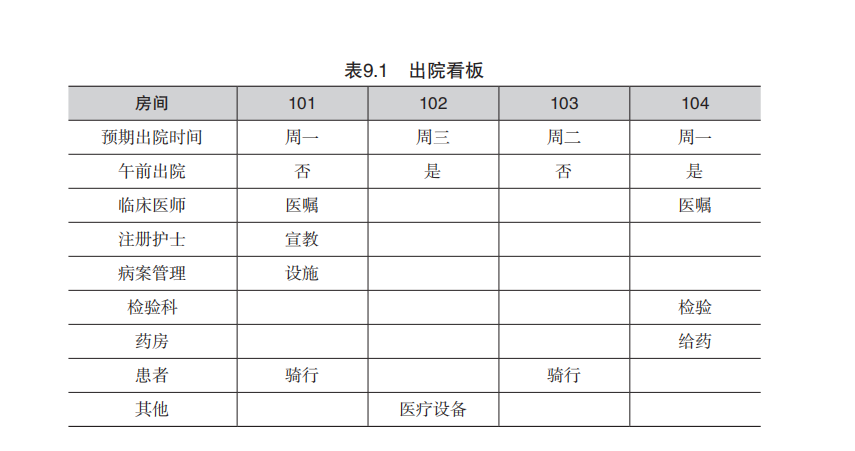
看板已经实现了可视化、标准化和实时性,需要到位的就是职责分明。可以把职责板靠近解决问题的看板,并在领导早晨巡访时增加对出院看板的检查,任何需要高层领导介入的问题都可在中午前解决。
虽然整个出院流程实现了可视化,但新的问题是:究竟哪些患者应该优先出院?
护士通常采取的临床思维往往不利于患者的高效流动,她们习惯于优先照护重症患者,然后才会顾及轻症患者。从患者照护的角度来看是非常正确的,但给出院流程带来不利影响。应当让最容易完成出院流程的患者尽早出院,这样才能尽快腾出床位,以便急诊忙碌时,每层楼至少有一到两张空余床位。床位被提早释放,就能加速患者流动。当出院流程持续改进,平均出院耗时会缓慢下降。当急诊和麻醉复苏室需要将患者送入病房时,正好有空余床位可用,才是真正的目标。
改进结果
看板最大的好处是让护士、医生及其他辅助科室知道了究竟应该先关注哪些人出院。优先安排情况简单的出院患者,能够尽早腾出床位。
医生没必要在早上9点前就将所有的出院医嘱写好,只要先写好那些预计午前出院的医嘱即可。
检验科的员工现在也可以知道应该优先安排哪些工作以加速患者流通。
护士也许并不能在上午就完成所有的出院相关工作,但现在也清楚了哪些工作对患者流的影响最大。
楼主最近还看过
- 基于TRIZ的农业灌溉喷水器的...
 [1966]
[1966] - 公共部门如何运用精益六西格...
 [917]
[917] - 上海某化工企业精益生产项目...
 [1096]
[1096] - 电工电气产品销售入门之道
 [654]
[654] - 客户少,没人,业绩不好咱办?...
 [2286]
[2286] - 柔性化车间的精益生产实施步...
 [610]
[610] - 基于六西格玛管理论证冷水机...
 [563]
[563] - 案例:关于东莞A供电局应用六...
 [688]
[688] - 六西格玛黑带报考条件有哪些...
 [940]
[940] - 六西格玛咨询变革八步法
 [1243]
[1243]

官方公众号

智造工程师
-

 客服
客服

-

 小程序
小程序

-

 公众号
公众号

















 工控网智造工程师好文精选
工控网智造工程师好文精选
